Doğum odasında CPAP uygulamasıyla kucaklaşmaya olanak sağlama
- Yayınlandığı tarih:
Doğum odasında CPAP uygulamasıyla kucaklaşmaya olanak sağlama
- Yayınlandığı tarih:

Bu sayfada

Birçok durumda bu geçiş komplikasyonsuz gerçekleşir; bebeklerin %85’i doğum sonrasında müdahale olmadan hemen nefes alıp vermeye başlar [1]. Bununla birlikte, prematüre doğumda, bebeklerin akciğerleri halen gelişmekte olduğundan bu geçiş sırasında sorunlar yaşanabilir. Erken doğan bebekler genellikle geçişlerine yardımcı olacak solunum desteğine ihtiyaç duyarlar; genel uygulama sıklıkla pozitif basınçlı ventilasyon (PPV) kullanımını içerir.
Doğum odasında Sürekli Pozitif Hava Yolu Basıncı (CPAP) kullanımını destekleyen son kanıtlarla birlikte, doğum sırasında veya sonrasında solunum sıkıntısı çeken bebeğin stabilize edilmesi amacıyla gerçekleştirilen pozitif basınç uygulamasını tanımlamak için “Doğum Odasında CPAP (DR CPAP)” terimi kullanılmaya başlanmıştır. Bu blogda, bu konuyu inceleyeceğiz.
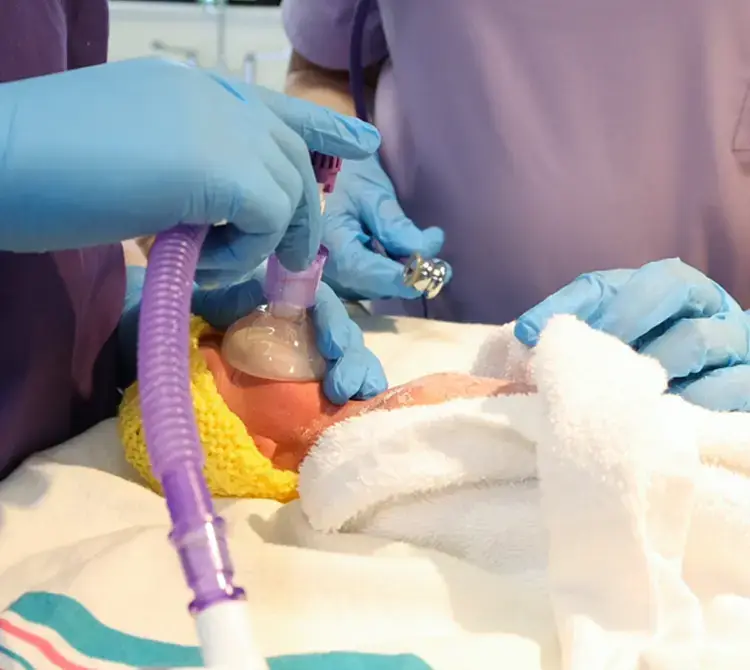
Desteğe ihtiyacı olan prematüre bebek
Prematüre bebeklerde “müdahalesiz” geçişe ulaşmanın getirdiği ek komplikasyonların nedenleri arasında gelişmiş alveol eksikliği, düşük akciğer hacmi, sınırlı yüzey alanı ve akciğerlerde düz kas eksikliği yer alır [2]. Bu komplikasyonların da işaret ettiği gibi, gaz alışverişinin engellenmesi, sürfaktan üretiminin düşük olması ve prematüre bebeklerin fonksiyonel rezidüel kapasiteyi (FRC) oluşturmakta güçlük çekmesi nedeniyle, sorunsuz bir geçiş ve başarılı stabilizasyon için genellikle solunum desteğine ihtiyaç duyulur.
Bu komplikasyonlar ayrıca akciğerleri savunmasız hale getirir; aşırı mekanik stresin neden olabileceği yaralanmadan kaçınmak amacıyla, bebeğe hemen doğum sonrasında sağlanan solunum desteğinin, prematüre bebeklere zamanında doğan bebeklere kıyasla daha hassas bir şekilde uygulanması gerektiği belirtilmektedir [3]. Bu nedenle, bu bebeklerin doğum sonrasında mümkün olan en erken sürede, mevcut olan en uygun müdahaleyle desteklenmeleri hayati önem taşır.
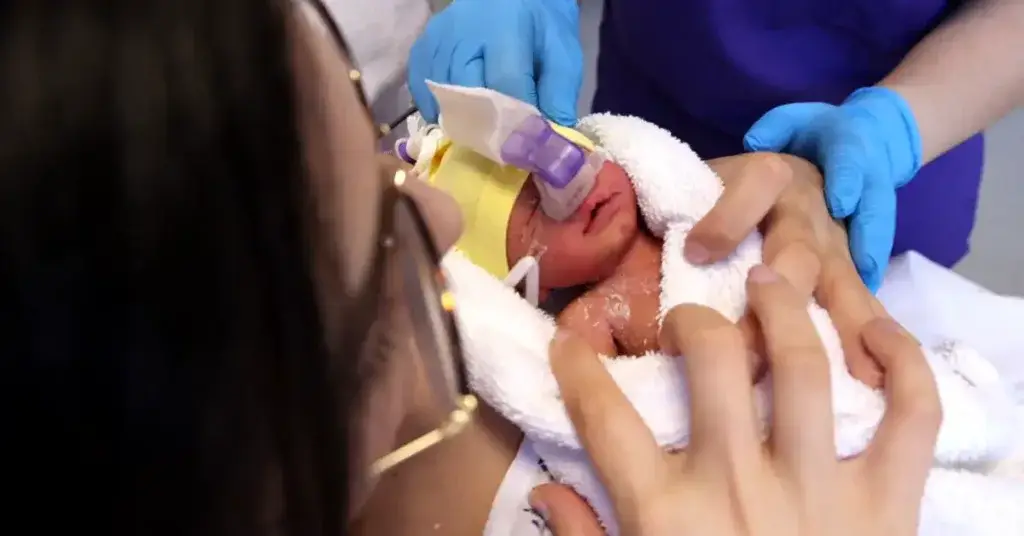
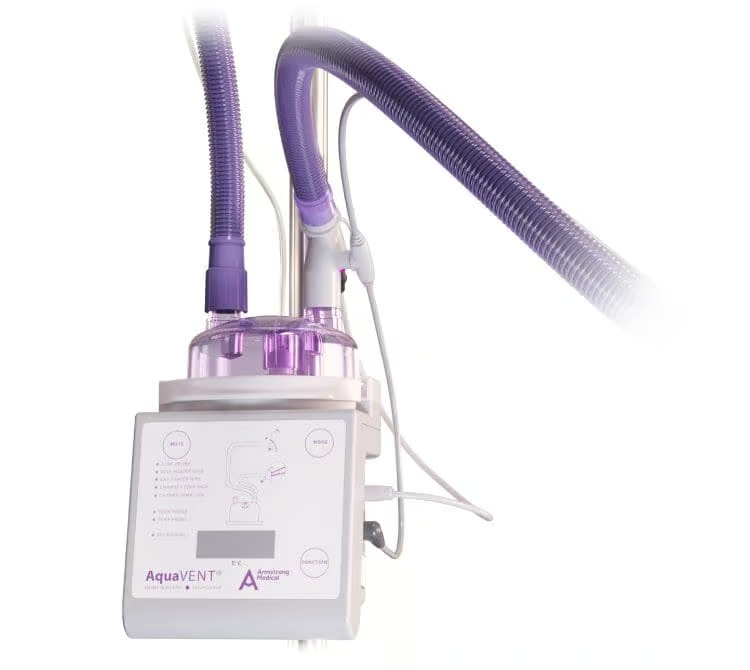
CPAP desteği
Amerikalı çocuk doktoru Dr. Mary Ellen Avery, pulmoner sürfaktantı tanımlaması sayesinde, yenidoğanlarda respiratuar distres sendromunun (RDS) nedenleri konusundaki araştırmalara öncülük etmesiyle tanınmaktadır.
Dr. Avery, 1987 gibi erken bir tarihte, barotravma ve volutravmanın önlenmesi yoluyla prematüre bebeklerde akciğer hasarının en aza indirilmesi amacıyla, geleneksel mekanik ventilasyon yerine CPAP’nin kullanımını önermekteydi [4]. Daha önce değinilen solunum komplikasyonları, bu prematüre bebeklerin yüksek akut akciğer hasarı riski taşımasına neden olmakta; bu da başta Bronkopulmoner Displazi (BPD) olmak üzere kronik akciğer hastalığı geliştirme olasılığını artırmaktadır.
İleri prematüre doğan bebeklerin yaklaşık %38,8’inin belirli bir düzeyde BPD geliştirdiği tahmin edilmektedir [5]. Bozulmuş akciğer fonksiyonu gibi uzun dönemli etkilerle sonuçlanabilen bu durum, çocukluk çağına kadar devam edebilir; bazı vakalarda ise ömür boyu süren komplikasyonlara neden olabilir.
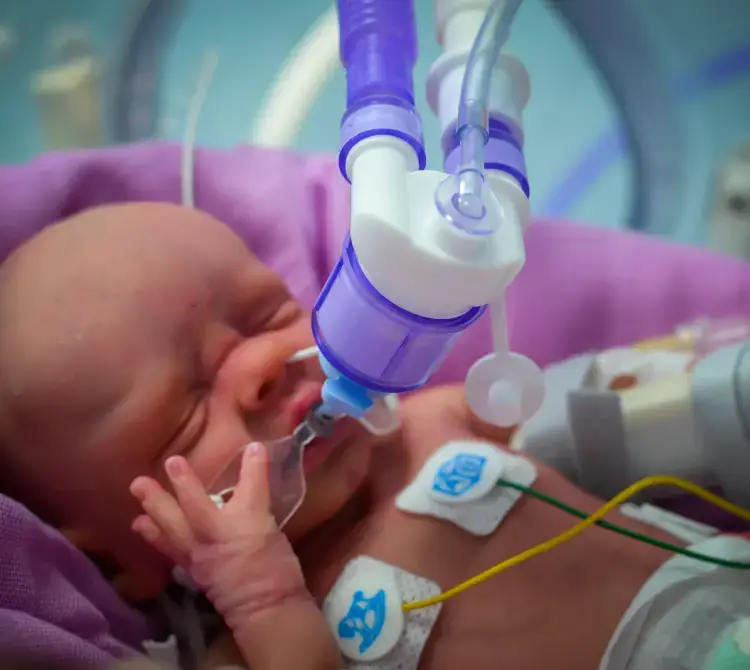
BPD için doğum sonrası en önemli risk faktörlerinden birisi mekanik ventilasyon kullanımı olduğundan [6], bu öneri, doğum odasında entübasyonun önlenmesinin daha hafif akciğer hasarına yol açtığını ve erken CPAP kullanımının BPD’yi azalttığını gösteren çalışma sonuçlarıyla örtüşmektedir [7]. Doğumdan hemen sonra CPAP kullanımı, prematüre bebeklerde alveollerin açılması ve fonksiyonel rezidüel kapasitenin oluşması açısından çok önemlidir. Böylece mekanik ventilasyona ihtiyaç duyan yenidoğanların sayısının azaltılması öngörülmektedir [8].
Prematüre bebeklerin doğum odasındaki bakımı, artık daha fazla kanıtla desteklenmektedir. “COIN”, “SUPPORT” ve Doğum Odası Süreç Yönetimi çalışması [9,10,11] gibi klinik araştırmalar, doğum odasında CPAP uygulaması açısından en iyi uygulamaların şekillendirilip ilerletilmesine yardımcı olmaktadır. Küresel ve Avrupa uzlaşı kılavuzlarında artık, doğum odasında stabilizasyon sırasında CPAP kullanımı önerilmektedir. Respiratuar Distres Sendromunun Yönetimine İlişkin Avrupa Uzlaşı Kılavuzu’nda, spontan solunum yapan prematüre bebeklere, akciğer hasarını ve BPD’yi azaltmak amacıyla, doğum odasında CPAP desteği uygulanması tavsiye edilmektedir [12].
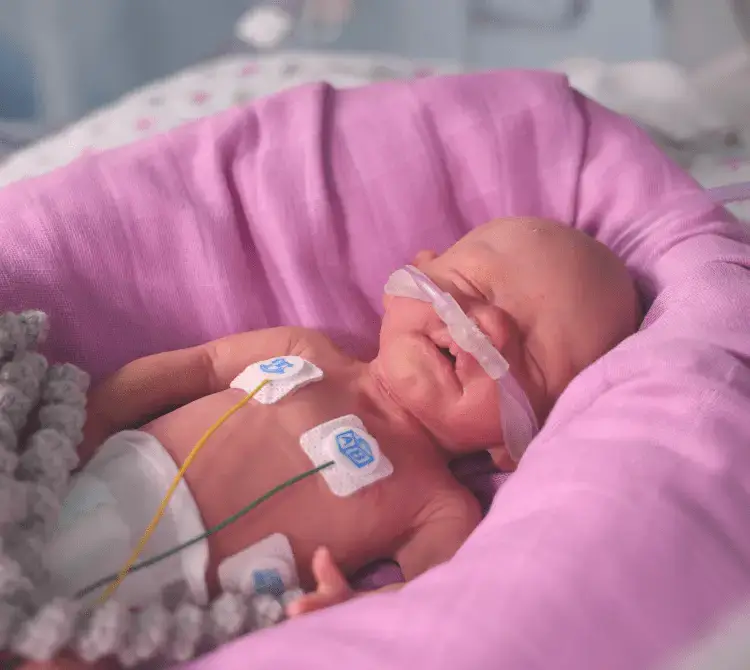
Doğum odasında CPAP kullanımıyla bebeğin solunum stabilitesinin korunması; doğum odasında daha iyi ve daha uzun kucaklaşmalar ve Daha Az İnvaziv Sürfaktan Uygulaması (LISA) kullanımı gibi başka potansiyel faydalar da sağlayabilir [12]. Ten tene temas veya kanguru metodu kucaklaşmasının faydaları, bu blogda ele alınmakta olup, doğum odası kucaklaşmalarından en fazla faydayı sağlayanlar ise ileri prematüre bebeklerdir [13].
Son zamanlarda yapılan araştırmalar, erken kanguru bakımı uygulamasının prematüre ve düşük doğum ağırlıklı bebeklerin sağlığı üzerinde son derece olumlu bir etkiye sahip olduğunu göstermektedir.
Stabil bir CPAP ara birimi, bakım personelinin anne ve bebek açısından büyük önem taşıyan kucaklama anı sırasında bebeğin yeterince korunup desteklendiğinden emin olmasını sağlar; böylece kucaklaşma daha uzun süre devam edebilir ve hem anne hem de bebek için daha fazla fayda sağlar. Mekanik ventilasyon yerine CPAP sisteminin kullanılması, aksi takdirde servise yatışa kadar ertelenebilecek veya daha invaziv bir yöntemle uygulanması gereken erken sürfaktan uygulamasını da mümkün kılar [12,14]. Erken CPAP ve erken LISA uygulamaları birlikte kullanıldığında, mekanik ventilasyon ihtiyacında azalma, BPD’de [15] ve İntraventriküler Kanamada (IVH) azalma [16] olduğu görülmüştür.
Erken CPAP kullanımı, iyi bir perinatal ekip çalışmasıyla perinatal ortamda kolayca uygulanarak her bebek için en iyi bakım yöntemlerinin sağlanması mümkün olabilir. CPAP’nin doğum servisinde uygulamasına yönelik çeşitli yöntemler mevcuttur. CPAP, doğum odası kucaklamaları ve erken LISA’nın bu ortamda en iyi şekilde uygulanabileceği çözümünün araştırılması, bebek, ebevenyleri ve bakıcısı için en iyi sonuca ulaşmayı mümkün kılar.
Referanslar
[1] Madar, John vd. “European Resuscitation Council Guidelines 2021: Newborn resuscitation and support of transition of infants at birth.” Resuscitation 161 (2021): 291-326.
[2] Gleason, Christine A. ve Sandra E. Juul. “Avery’s diseases of the newborn” e-kitap. Elsevier Health Sciences, 2017.
[3] Martherus, Tessa vd. “Supporting breathing of preterm infants at birth: a narrative review.” Archives of Disease in Childhood-Fetal and Neonatal Sayı 104.1 (2019): F102-F107.
[4] Avery, Mary Ellen vd. “Is chronic lung disease in low birth weight infants preventable? A survey of eight centers.” Pediatrics 79.1 (1987): 26-30.
[5] Royal College of Paediatrics and Child Health, Ulusal Yenidoğan Denetim Programı 2021 Verileri Yıllık Raporu: https://www.rcpch.ac.uk/resources/national-neonatal-audit-programme-summary-report-2021-data [web sitesi erişim tarihi: 25 Nisan 2023]
[6] Thekkeveedu, Renjithkumar Kalikkot, Milenka Cuevas Guaman ve Binoy Shivanna. “Bronchopulmonary dysplasia: a review of pathogenesis and pathophysiology.” Respiratory medicine 132 (2017): 170-177.
[7] Subramaniam, Prema, Jacqueline J. Ho ve Peter G. Davis. “Prophylactic or very early initiation of continuous positive airway pressure (CPAP) for preterm infants.” Cochrane Database of Systematic Reviews 10 (2021).
[8] Foglia, Elizabeth E., Erik A. Jensen ve Haresh Kirpalani. “Delivery room interventions to prevent bronchopulmonary dysplasia in extremely preterm infants.” Journal of Perinatology 37.11 (2017): 1171-1179.
[9] Morley, Colin J. vd. “Nasal CPAP or intubation at birth for very preterm infants.” New England Journal of Medicine 358.7 (2008): 700-708.
[10] Eunice Kennedy Shriver NICHD Yenidoğan Araştırma Ağı SUPPORT Çalışma Grubu. “Early CPAP versus surfactant in extremely preterm infants.” New England Journal of Medicine 362.21 (2010): 1970-1979.
[11] Dunn, Michael S. vd. “Randomized trial comparing 3 approaches to the initial respiratory management of preterm neonates.” Pediatrics 128.5 (2011)
[12] Sweet, David G vd. “European Consensus Guidelines on the Management of Respiratory Distress Syndrome: 2022 Update.” Neonatology Cilt 120,1 (2023): 3-23.
[13] Linnér, Agnes vd. “Immediate skin‐to‐skin contact may have beneficial effects on the cardiorespiratory stabilisation in very preterm infants.” Acta Paediatrica 111.8 (2022): 1507-1514.
[14] Herting, Egbert, Christoph Härtel ve Wolfgang Göpel. “Less invasive surfactant administration: best practices and unanswered questions.” Current opinion in pediatrics 32.2 (2020): 228.
[15] Dargaville, Peter A. vd. “Effect of minimally invasive surfactant therapy vs sham treatment on death or bronchopulmonary dysplasia in preterm infants with respiratory distress syndrome: the OPTIMIST-A randomized clinical trial.” Jama 326.24 (2021): 2478-2487.
[16] Abdel-Latif, Mohamed E. vd. “Surfactant therapy via thin catheter in preterm infants with or at risk of respiratory distress syndrome.” Cochrane Database of Systematic Reviews 5 (2021).